
A dengue é uma doença febril aguda, sistêmica, dinâmica, debilitante e autolimitada. A maioria dos doentes se recupera, porém, parte deles podem progredir para formas graves, inclusive virem a óbito. A quase totalidade dos óbitos por dengue é evitável e depende, na maioria das vezes, da qualidade da assistência prestada e organização da rede de serviços de saúde.
Todo indivíduo que apresentar febre (39°C a 40°C) de início repentino e apresentar pelo menos duas das seguintes manifestações – dor de cabeça, prostração, dores musculares e/ou articulares e dor atrás dos olhos – deve procurar imediatamente um serviço de saúde, a fim de obter tratamento oportuno. No entanto, após o período febril deve-se ficar atento. Com o declínio da febre (entre 3° e o 7° dia do início da doença), sinais de alarme podem estar presentes e marcar o início da piora no indivíduo. Esses sinais indicam o extravasamento de plasma dos vasos sanguíneos e/ou hemorragias, sendo assim caracterizados:
Passada a fase crítica da dengue, o paciente entra na fase de recuperação. No entanto, a doença pode progredir para formas graves que estão associadas ao extravasamento grave de plasma, hemorragias severas ou comprometimento de grave de órgãos, que podem evoluir para o óbito do indivíduo.
Todas as faixas etárias são igualmente suscetíveis à doença, porém indivíduos com condições preexistentes com as mulheres grávidas, lactentes, crianças (até 2 anos) e pessoas > 65 anos têm maiores riscos de desenvolver complicações pela doença.
Transmissão
O vírus da dengue (DENV) pode ser transmitido ao homem principalmente por via vetorial, pela picada de fêmeas de Aedes aegypti infectadas. Transmissão por via vertical (de mãe para filho durante a gestação) e por transfusão de sangue são raros.
o controle do vetor Aedes aegypti é o principal método para a prevenção e controle para a dengue e outras arboviroses urbanas (como chikungunya e Zika), seja pelo manejo integrado de vetores ou pela prevenção pessoal dentro dos domicílios.
É importante entender que ao adotar medidas de controle ao vetor após a introdução de um ou mais sorotipos novos do vírus da dengue, a possibilidade de se interromper a transmissão é reduzida, uma vez que há elevada densidade vetorial. Além disso, o tempo que decorre até a redução das populações de Aedes aegypti é muito maior que a velocidade de circulação viral, pois nessas circunstâncias a população sob risco é de suscetíveis.
Quando a epidemia se instala, esta segue seu curso e as ações de controle vetorial mostram pouca ou nenhuma efetividade. Muitas das vezes, a redução do número de pessoas que adoecem ocorre “naturalmente”, mais em função da imunidade de grupo que vai se estabelecendo do que pelos resultados obtidos com as ações de controle estabelecidas.
Portanto, em períodos fora da sazonalidade da doença é que ações preventivas devem ser adotadas. É o momento ideal para manutenção de medidas que visem impedir epidemias futuras. Nesse sentido, além das ações realizada pelos agentes de saúde, a população deve fazer a sua parte:
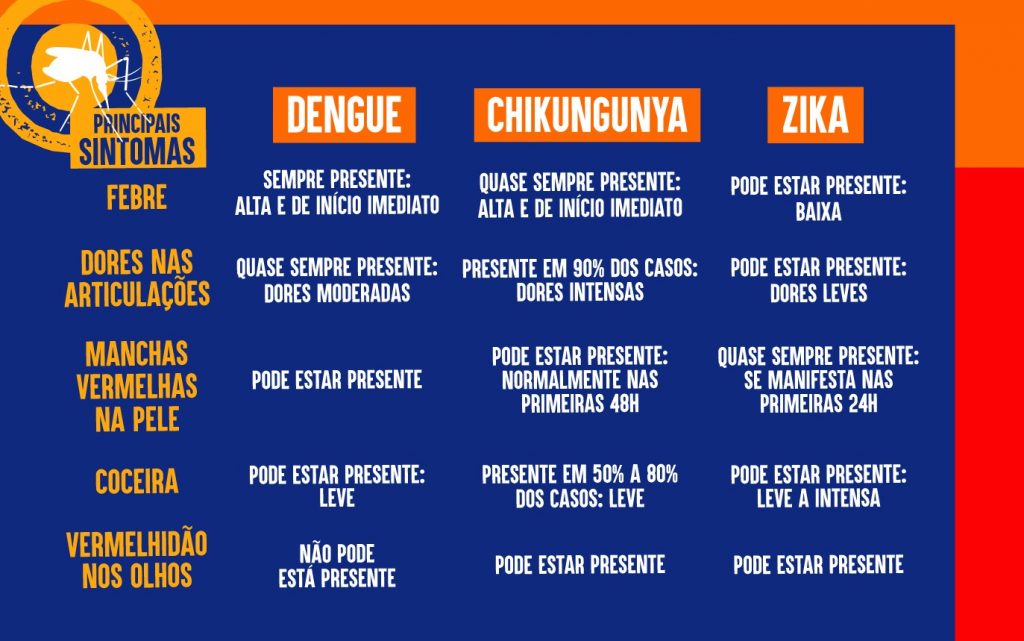
SINTOMAS
DIAGNÓSTICO
O diagnóstico da chikungunya tem componentes clínicos e laboratoriais, e deve ser feito por um médico. Todos os exames laboratoriais para acompanhamento do quadro clínico e os testes diagnósticos (sorológicos e moleculares) estão disponíveis no Sistema Único de Saúde (SUS).
CASO SUSPEITO
Indivíduo que apresentar febre de início súbito, acompanhada de artralgia ou artrite intensa (dor nas articulações) de início agudo, não explicado por outras condições, residente em (ou que tenha visitado) áreas com transmissão até duas semanas antes de começar os sintomas, ou que tenha vínculo epidemiológico com caso confirmado.
CASO CONFIRMADO
É todo caso suspeito que foi confirmado por critério laboratorial, ou clínico-epidemiológico. O caso confirmado por critério laboratorial é aquele que obteve resultado laboratorial positivo, por isolamento viral, ou, detecção de RNA viral por RT-PCR (em amostra coletada até o 8º dia de início dos sintomas) ou detecção de anticorpos IgM em uma única amostra de soro durante a fase aguda (a partir do 6º dia de início dos sintomas), ou convalescente (15 dias após o início dos sintomas), demonstração de soro conversão entre as amostras na fase aguda (1a amostra) e convalescente (2a amostra) ou detecção de anticorpos IgG em amostras coletadas de pacientes na fase crônica da doença, com clínica sugestiva. O caso confirmado por critério clínico epidemiológico é aquele que atende a definição de caso suspeito, e que tenha vínculo familiar, ou espaço-temporal (vínculo epidemiológico) com caso confirmado laboratorialmente.
TRATAMENTO
O tratamento da chikungunya é feito de acordo com os sintomas. Até o momento, não há tratamento antiviral específico para a doença. A terapia utilizada é analgesia e suporte.
É necessário estimular a hidratação oral dos pacientes e a escolha dos medicamentos devem ser realizadas após a avaliação do quadro clínico do paciente, com aplicação de escalas de dor apropriadas para cada idade e fase da doença.
Em casos de comprometimento musculoesquelético importante, e sob avaliação médica conforme cada caso, pode ser recomendada a fisioterapia.
Os tratamentos são oferecidos de forma integral e gratuita por meio do Sistema Único de Saúde (SUS). A automedicação pode mascarar sintomas, dificultar o diagnóstico e agravar o quadro do paciente. Somente um médico pode receitar medicamentos.
A infecção pelo vírus Zika pode ser assintomática ou sintomática. Quando sintomática, pode apresentar quadro clínico variável, desde manifestações brandas e autolimitadas até complicações neurológicas e malformações congênitas. Estudos recentes indicam que mais de 50% dos pacientes infectados por Zika tornam-se sintomáticos. O período de incubação da doença varia de 2 a 7 dias.
Manifestações mais comuns:
A gestante infectada, sintomática ou assintomática, pode transmitir o vírus para o feto durante todo o período gestacional, oportunizando a manifestação de diversas anomalias congênitas – sobretudo a microcefalia -, alterações do Sistema Nervoso Central e outras complicações neurológicas que, em conjunto, constituem a Síndrome Congênita do vírus Zika (SCZ). As crianças com SCZ tendem a ter uma ampla gama de deficiências intelectuais, físicas e sensoriais, que duram a vida toda.
No ano de 2015, em decorrência do aumento de nascimentos com microcefalia e sua associação com a infecção pelo vírus Zika, foi declarado no Brasil o estado de Emergência em Saúde Pública de Importância Nacional (ESPIN). Para qualificar a assistência as crianças durante o período da emergência, foi estabelecida no país a vigilância da Síndrome Congênita do Vírus Zika (SCZ) e de outras etiologias infecciosas como Sífilis, Toxoplasmose, Rubéola, Citomegalovírus e Herpes Simplex (STORCH). Essa vigilância possui como propósito a identificação de complicações relacionadas à infecção pelo vírus Zika e outras etiologias no pré-natal, parto, pós-parto e puericultura nos primeiros anos de vida, bem como fornecer informações atualizadas de modo a guiar políticas para promoção do cuidado adequado às crianças com alterações no crescimento e no desenvolvimento, independentemente da etiologia.
DIAGNÓSTICO
O diagnóstico do Zika Vírus é clínico e feito por um médico. O resultado é confirmado por meio de exames laboratoriais de sorologia e biologia molecular. Todos os exames estão disponíveis no Sistema Único de Saúde (SUS). Os recém-nascidos com suspeita de comprometimento neurológico necessitam de exames de imagem, como ultrassom. Tomografias ou ressonância magnética. Em caso de confirmação do Zika a notificação deve ser ao Ministério da Saúde em até 24 horas. O diagnóstico laboratorial específico do ZIKV pode ser realizado por métodos diretos, que incluem o isolamento viral e a pesquisa de genoma viral por transcrição reversa seguida por reação em cadeia da polimerase (RT-PCR) e indiretos, que consistem na identificação da presença de anticorpos virais.
Em caso de óbito suspeito de infecção pelo ZIKV é recomendado o estudo anatomopatológico seguido de pesquisa de antígenos virais por imuno-histoquímica (IHQ). Em razão da semelhança entre alguns sinais e sintomas da infecção pelo ZIKV com a dengue e chikungunya, recomenda-se, em caso de a suspeita inicial ser Zika, que a testagem seja iniciada por métodos diretos. Amostras de urina podem ser utilizadas para confirmar a infecção viral até o 15° dia do início dos sintomas.
Dessa forma, recomenda-se que as amostras sejam testadas em paralelo para as duas doenças, também com o objetivo de reduzir o número de falso-positivos. As amostras negativas para Zika e dengue deverão ser testadas posteriormente para chikungunya.
TRATAMENTO
PREVENÇÃO
Atualmente, não há vacinas ou terapias específicas para o ZIKV viáveis disponíveis. Portanto, o controle do vetor é o principal método para a prevenção e controle de doenças transmitidas por mosquitos, como Zika, seja pelo manejo integrado de vetores ou pela prevenção pessoal. Deve-se reduzir a infestação de mosquitos por meio da eliminação de criadouros, sempre que possível, ou manter os reservatórios e qualquer local que possa acumular água totalmente cobertos com telas/capas/tampas, impedindo o acesso do mosquito Aedes aegypti.
Medidas de proteção individual para evitar picadas de mosquitos devem ser adotadas por viajantes e residentes em áreas de transmissão. A proteção contra picadas de mosquito é necessária principalmente ao longo do dia, pois o Aedes aegypti pica principalmente durante o dia. Recomenda-se as seguintes medidas de proteção individual:
Proteger as áreas do corpo que o mosquito possa picar, com o uso de calças e camisas de mangas compridas;
Usar repelentes à base de DEET (N-N-dietilmetatoluamida), IR3535 ou de Icaridina nas partes expostas do corpo. Também pode ser aplicado sobre as roupas. O uso deve seguir as indicações do fabricante em relação à faixa etária e à frequência de aplicação. Deve ser observada a existência de registro em órgão competente. Repelentes de insetos contendo DEET, IR3535 ou Icaridina são seguros para uso durante a gravidez, quando usados de acordo com as instruções do fabricante. Em crianças menores de 2 anos de idade, não é recomendado o uso de repelente sem orientação médica. Para crianças entre 2 e 12 anos, usar concentrações até 10% de DEET, no máximo 3 vezes ao dia;
A utilização de mosquiteiros sobre a cama, uso de telas em portas e janelas e, quando disponível, ar-condicionado.
